Ob im OP, bei der Pflegeausbildung oder in der Reha: In immer mehr Kliniken kommen Augmented- und Virtual-Reality-Anwendungen zum Einsatz. Noch sind es oft nur Pilotprojekte – doch das dürfte sich bald ändern.
Von Hendrik Bensch
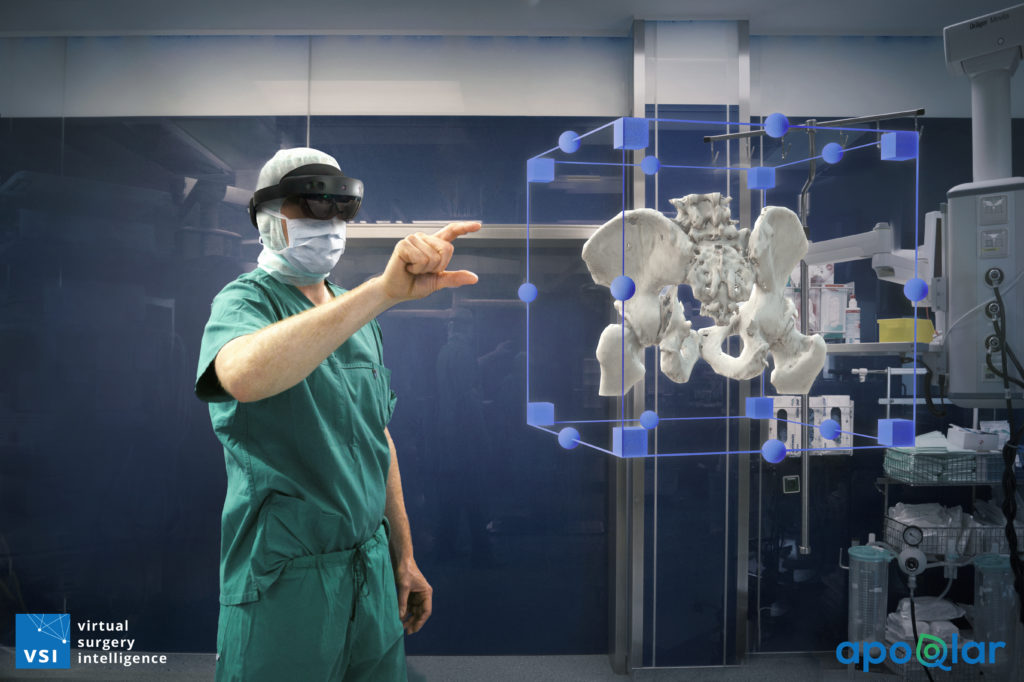
Wenn Professor Lars Gerhard Großterlinden im OP-Saal steht, trägt er mitunter eine überdimensionierte Brille, die ein bisschen an Star Trek erinnert: Ein breiter, schwarzer Kunststoffring zieht sich um seinen Kopf, seine Augen sind nur schemenhaft hinter den übergroßen, getönten Brillengläsern zu erkennen. Und in der Tat: Was der Chefarzt der Orthopädie, Unfall- und Wirbelsäulenchirurgie an der Asklepios Klinik Altona mithilfe der Brille sieht, mutet zumindest heute noch wie Science-Fiction an. Über die Brille kann er sich Röntgen-, MRT- oder CT-Bilder dreidimensional und in Farbe als Hologramm in den Raum projizieren lassen. Detailgetreu schweben die Aufnahmen von Hüften oder Kniegelenken dann dreidimensional im Raum. Augmented Reality (AR) macht es möglich. Bei dieser Technologie wird die reale Welt mit virtuellen, computergenerierten Bildern in Echtzeit angereichert.
Die Brille setzt Großterlinden mitunter ein, wenn er besonders komplexe Verletzungen operiert, die nicht sofort stattfinden müssen – beispielsweise komplizierte Frakturen der Hüftpfanne, des Sprunggelenks oder Schienbeinkopfs. Mithilfe der Aufnahmen kann er einzelne Operationsschritte im Vorfeld noch einmal durchgehen und so den Eingriff noch besser planen. Während eines Eingriffs lassen sich mithilfe der Brille CT-Aufnahmen auf den Körper projizieren, um genauer operieren zu können. „Die Brille ermöglicht eine Präzision, wie sie sonst nicht möglich ist“, sagt der Hamburger Chefarzt. Großterlinden sieht eine Reihe weiterer Vorteile durch den Einsatz der Technik: Mithilfe der besseren Planung ließen sich Operationszeiten verkürzen – dadurch wiederum ließe sich der Blutverlust während einer OP verringern. Sowohl Patientinnen und Patienten, Operateure als auch die Klinik profitierten somit. Der Chirurg ist sich daher sicher, dass die Technik in Zukunft immer stärker eingesetzt wird. „Ich gehe davon aus, dass alle komplexen höhergradigen Verletzungen des Bewegungsapparats künftig mit virtueller Unterstützung ablaufen werden – da sind wir gerade erst in den Anfängen.“ Bisher sind die Einsatzzeiten nämlich noch recht überschaubar: Lediglich einmal im Monat setzt Großterlinden die Brille auf.
Augmented-Reality-Anwendungen wie die in Altona oder Virtual-Reality-Anwendungen – bei denen die Nutzer komplett in computergenerierte, dreidimensionale Umgebungen eintauchen – sind im Klinikbereich im Kommen. Immer mehr Kliniken starten eigene Projekte. Wie viele genau die Technik in Deutschland bereits einsetzen, lässt sich jedoch nur schätzen. Zumindest im Bereich der OP-Vorbereitung dürften es schon ein paar Dutzend sein. So bietet beispielsweise das Medizintechnik-Unternehmen Brainlab zusammen mit dem AR-Brillen-Hersteller Magic Leap ein Programm an, das aus MRT- oder CT-Daten dreidimensionale Körpermodelle erstellt. Mehr als 30 Kliniken nutzen es, mehr als 100 ihrer Headsets sind im Einsatz, so Brainlab auf Anfrage. Sie werden unter anderem in den Bereichen Neuro- und Wirbelsäulenchirurgie eingesetzt. „Derzeit werden sie hauptsächlich verwendet, um Operationsschritte wie bei einer Trockenübung im Vorfeld noch einmal durchzugehen“, berichtet Anna Giese, Marketing Manager Mixed Reality bei dem Münchener Unternehmen.
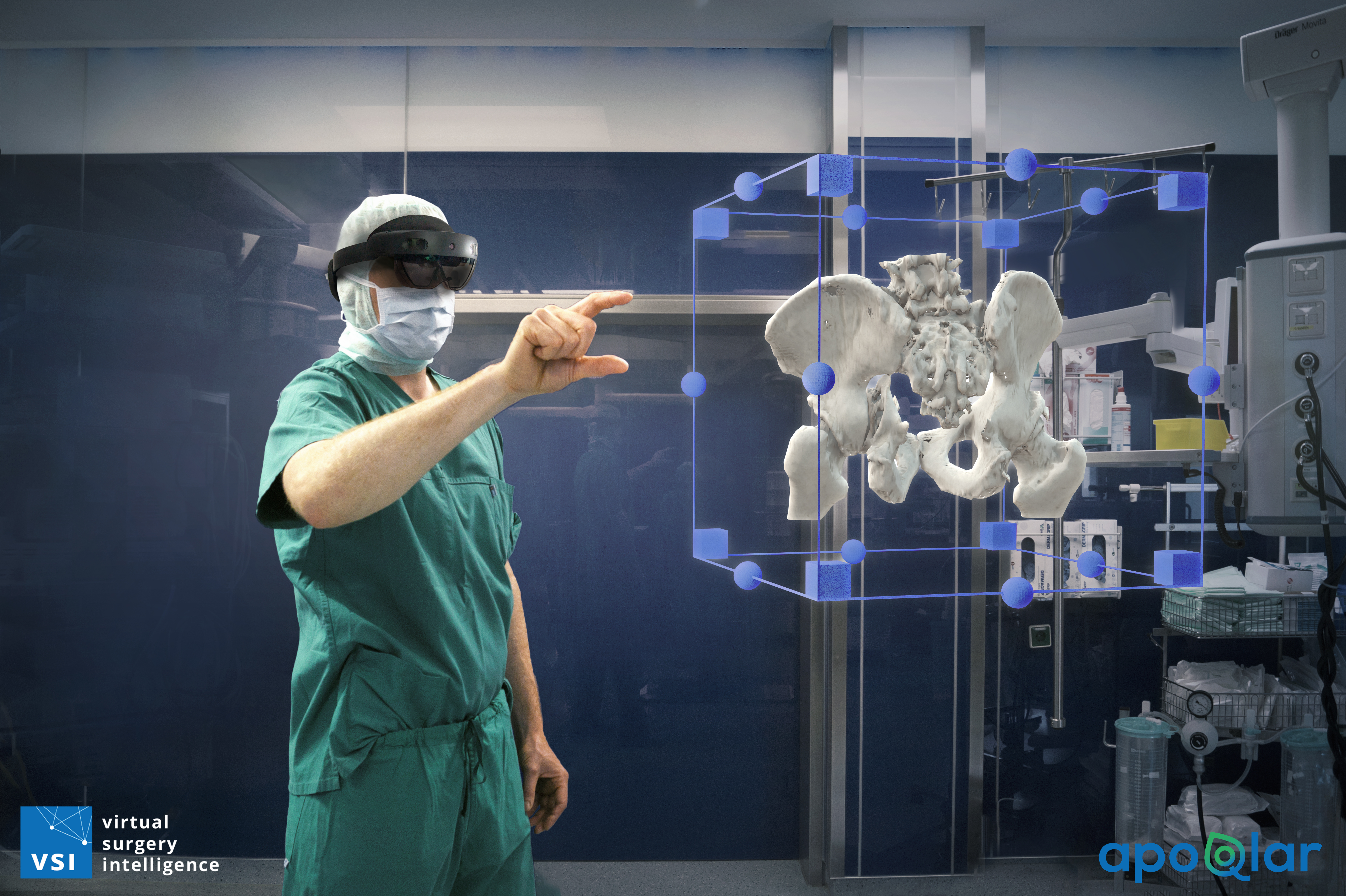
Treiber hinter dem langsam zunehmenden Einsatz von Augmented (AR) und Virtual Reality (VR) in Kliniken sind bislang noch Einzelpersonen, beobachtet Wolfgang Deiters. Er ist Professor für Gesundheitstechnologien an der Bochumer Hochschule für Gesundheit. Es kenne mittlerweile eine Vielzahl an Krankenhäusern, an denen sich Digitalisierungsinnovatoren mit einzelnen Projekten beschäftigen. „Die Projekte entstehen derzeit aber noch vor allem Bottom-up durch das Interesse einzelner Innovatoren“, so Deiters. Kliniken mit eigener VR- oder AR-Strategie kenne er nicht. Was sich jedoch feststellen lasse: Die Technik kommt mittlerweile in vielen unterschiedlichen Bereichen in Form von Pilotprojekten zum Einsatz. Sei es bei Schulungen oder in der Ausbildung, um Ängste bei Patienten vor OPs zu mindern oder zur Bewegungsförderung im Rahmen einer Therapie. Auch bei der Prozessunterstützung im Klinikalltag – etwa als Pflegebrille, die am Patientenbett Infos wie z.B. zum Blutbild wiedergibt – kommt die Technik bereits zum Einsatz. Oder eben in Form der sogenannten Holomedizin wie etwa in Hamburg-Altona.
Dass die Technologie bisher erst im kleineren Maßstab eingesetzt wird, dürfte zum einen an der Handhabung liegen. In der Vergangenheit waren die Brillen noch recht schwer und konnten daher nicht lange getragen werden. Doch das hat sich inzwischen geändert – und die nächste Generation noch leichterer Brillen ist bereits in Reichweite. Wolfgang Deiters führt die bisherige Zurückhaltung auch darauf zurück, dass viele noch falsche Vorstellungen von Augmented und Virtual Reality hätten. „Es gibt immer noch unglaublich viele, die das mit dem Zocken von Computerspielen in Verbindung bringen – den Transfer Richtung Gesundheitswesen haben viele noch nicht erkannt“, so der Professor für Gesundheitstechnologien. Chancen in der Anwendung sieht er insbesondere im Ausbildungsbereich. Hier gebe es schon viele Anwendungen, die übertragbar seien und sich deshalb künftig durchsetzen würden. „Dieser Bereich wird in den nächsten zwei, drei Jahren deutlich virtueller werden“, so Deiters.
Was mithilfe von Virtual Reality in der Pflegeausbildung bereits möglich ist, zeigt die Pflegeschule des Evangelischen Klinikums Bethel in Bielefeld. Die Schule beteiligt sich an dem Projekt ViRDiPA (Virtual Reality basierte Digital Reusable Learning Objects in der Pflegeausbildung) der Universität Bielefeld, der FH Bielefeld, der Hochschule Emden/Leer und des Vereins „Neue Wege des Lernens“. Darin haben Lehrkräfte, Praxisanleiter sowie angehende Pflegekräfte per VR-Brille durchgespielt, wie man eine Infusion vorbereitet. Wie in einem Computerspiel bewegen sich Nutzer dabei durch einen Pflegearbeitsraum und gehen die einzelnen Schritte durch: Sie müssen beispielsweise die Hände desinfizieren, das Infusionsbesteck aus der Schublade holen und prüfen, ob die Infusion noch haltbar ist. „Das ist schon sehr nah an den Handgriffen, wie man sie auch in der Praxis vornehmen würde“, berichtet Oliver Schreiner, der stellvertretende Leiter der Pflegeschule.
Und diese Übung im virtuellen Raum hilft, die praktischen Übungen später besser umzusetzen, berichtet Berufspädagogin Cindy Reddig von der Pflegeschule des Evangelischen Klinikums Bethel. „Wir haben bei den Auszubildenden gesehen, dass sie den Handlungsablauf besser verinnerlicht haben.“ Anschließende Übungen in einem Demoraum hätten sie besser umgesetzt als Pflegeschüler, die sich ihr Wissen lediglich angelesen hätten. Das VR-Training scheint ihnen mehr Sicherheit zu geben – und so die Patientensicherheit zu erhöhen. Zudem lässt sich durch das virtuelle Training Material wie Desinfektionsflaschen einsparen. Denn dank des Trainings sind später weniger praktische Übungen im realen Setting nötig, bis die Auszubildenden die Handgriffe beherrschen. Das neue Lernformat hat aber auch noch einen anderen wichtigen Vorteil, berichtet Cindy Reddig: „Die Auszubildenden sind mit großer Motivation an die Aufgabe herangegangen, weil es eine spannende, neue Art des Lernens ist.“
Spaß durch spielerische Elemente – das erleben auch die Patientinnen und Patienten am Bezirksklinikum Mainkofen, der größten Gesundheitseinrichtung in Niederbayern. Hier setzen ausgewählte Patienten, die einen Schlaganfall oder ein Schädel-Hirn-Trauma erlitten haben, im Rahmen ihrer Therapie eine VR-Brille auf. In einzelnen Spielen schlagen sie gegen Trommeln, pflücken Früchte von Bäumen oder fangen Kometen ein – und trainieren dadurch bestimmte Bewegungen. „Ich bin begeistert, was mithilfe der Technik möglich ist“, sagt Professor Tobias Schmidt-Wilcke, Chefarzt des Neurologischen Zentrums des Bezirksklinikums Mainkofen. „Wir sehen, dass viele Patienten Spaß an den Spielen haben und motiviert sind, von Tag zu Tag etwas besser zu werden.“ Die VR-Technik bewirke im psychologischen Bereich wertvolle Effekte, mittels derer die Patienten in der Therapie vorankämen. Offen sei aber noch, ob durch den Einsatz von Virtual Reality im Vergleich zur herkömmlichen Physio- und Ergotherapie noch zusätzliche neuroplastische Effekte angestoßen werden – also solche, die sich positiv auf die Reorganisation des Nervensystems der Patienten auswirken. „Wir gehen davon aus, aber bewiesen ist das noch nicht“, so Schmidt-Wilcke. Noch werde an wissenschaftlichen Studien gearbeitet, die klären sollen, welche Übungen welchen zusätzlichen Nutzen bringen.
Schmidt-Wilcke sieht die Technologie kurz vor dem Durchbruch. Bislang hielten sich der zeitliche und finanzielle Aufwand einerseits und der Nutzen andererseits ungefähr die Waage. Therapeuten könnten sich innerhalb weniger Stunden einarbeiten. Kliniken müssen einen niedrigen fünfstelligen Betrag als Anfangsinvestition in die Hand nehmen. „Aber ich bin fest davon überzeugt, dass in spätestens fünf Jahren mit noch besserer Technologie und besseren therapeutischen Konzepten VR ein fester Bestandteil der Therapie sein wird“, sagt der Chefarzt des Neurologischen Zentrums. Das heiße aber nicht, dass Therapeutinnen und Therapeuten dadurch überflüssig würden. Sie würden auch weiterhin gebraucht, um die Übungen anzuleiten, sie auf die einzelnen Patienten hin anzupassen und die Fortschritte zu beurteilen.
Auch in der Pflegeausbildung werde der Einsatz der VR-Technologie zunehmen, so der stellvertretende Schulleiter Oliver Schreiner. Denn mit der Technik ließe sich nicht nur die Qualität der Ausbildung verbessern. „VR hilft beim Theorie-Praxis-Transfer“, so Schreiner. Die Technik sei ein Baustein, um die Lücke weiter zu schließen zwischen dem, was man theoretisch lerne und dem, was man später in der Praxis anwenden müsse. Pflegeschulen könnten sich zudem mithilfe der Technik im Wettbewerb um Auszubildende und Lehrkräfte abheben. Bereits als Reaktion auf die Teilnahme an dem VR-Projekt hätten sich Interessierte bei der Pflegeschule gemeldet, berichtet Schreiner. Seiner Einschätzung nach lohnt sich die Investition aber eher für größere Einrichtungen wie in Bielefeld-Bethel, wo 445 Pflegeschülerinnen und Pflegeschüler ihre Ausbildung absolvieren. Denn zum einen kommt bei der Anschaffung der VR-Brillen eine stattliche Summe zusammen. Momentan liegen die Preise pro Brille bei etwa 400 Euro. Zum anderen müssen Lehrkräfte auch Zeit investieren, um sich in die Technik einzuarbeiten.

Einem umfassenderen Einsatz steht zudem noch der Datenschutz im Weg, kritisiert der Hamburger Chirurg Lars Gerhard Großterlinden. Er würde gerne bei manchen Operationen in Echtzeit Kollegen hinzuschalten, um ihre Zweitmeinung in seine Entscheidungen einfließen zu lassen. Doch bisher ist die Zusammenarbeit nur möglich, wenn beide Personen mit ihrer Digital-Brille im selben Kliniknetzwerk angemeldet sind. Auch an Lösungen zu diesem Problem wird jedoch bereits gearbeitet, wie etwa im Rahmen des Innovationswettbewerbes „5G.NRW“ an der Uniklinik in Düsseldorf. An dem Projekt ist auch Brainlab beteiligt. Ziel dabei ist unter anderem, im Rahmen von virtuellen Tumorboards mit Kolleginnen und Kollegen in Verbindung mit 5G latenzfrei – also ohne Verzögerung – und mit schnellen Datenübertragungsraten zusammenzuarbeiten.
Wenn man die AR- und VR-Innovatoren fragt, welche Zukunft der Technik bevorsteht, blicken sie hoffnungsvoll nach vorn. In Bielefeld entwickeln die Pflegeexpertinnen und -experten zurzeit weitere Szenarien für die Ausbildung. Tobias Schmidt-Wilcke sieht zusätzliche Möglichkeiten für den Einsatz bei Parkinsonpatienten und für ambulante Therapien nach einem Klinikaufenthalt. Und der Hamburger Lars Gerhard Großterlinden sieht die große Chance, Ärzten Dokumentationsaufgaben abzunehmen. Irgendwann werde die Brille beispielsweise auch bei der Visite zum Einsatz kommen, um Informationen für die Dokumentation aufzuzeichnen. „Allein das wäre schon eine große Erleichterung.“
BRILLE VERRINGERT ANSTECKUNGSRISIKO BEI ÄRZTEN
In Londoner Kliniken setzten im vergangenen Jahr Mediziner Hololens-Brillen ein, um das Ansteckungsrisiko zu verringern. Während ein Mediziner mit der Brille ins Patientenzimmer ging, um Covid-Patienten zu behandeln, sendete die Brille Live-Bilder in einen anderen Raum: Hier verfolgten weitere Mitglieder des Ärzteteams die Untersuchung – und blieben so in sicherem Abstand zu den Patienten. Dadurch ließ sich die Zeit, in der Klinikpersonal in Hochrisikobereichen verbrachte, um mehr als 80 Prozent senken, berichtete der Imperial College Healthcare NHS Trust, zu dem mehrere Londoner Kliniken gehören. Außerdem half die Technik Schutzkleidung zu sparen, da nur der Arzt, der das Headset trug, die Schutzausrüstung benötigte. Ersten Schätzungen zufolge sparte der Einsatz der Brille bis zu 700 Kleidungsstücke pro Station und Woche.